Диабет становится распространенным заболеванием, требующим контроля уровня сахара в крови. Инсулины играют ключевую роль в лечении, регулируя глюкозу и предотвращая осложнения. В статье рассмотрим различные препараты инсулина, их применение и важные аспекты, которые помогут пациентам и медицинским работникам эффективно управлять диабетом и поддерживать здоровье.
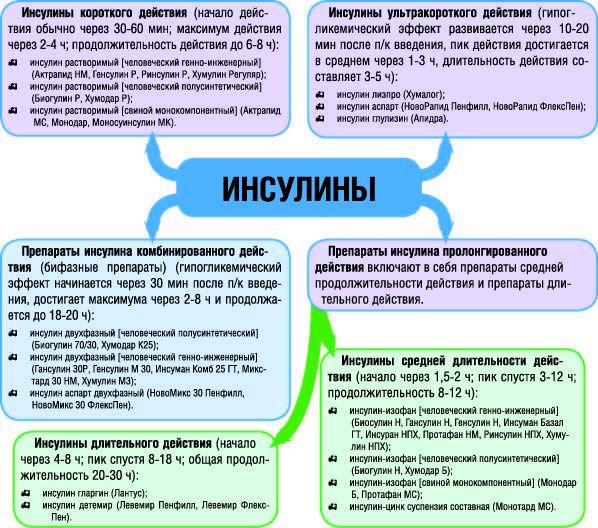
Классификация инсулинов
В зависимости от источника выделяют три типа инсулинов: бычий, свиной и человеческий. Первые два используются редко, тогда как человеческий инсулин, получаемый с помощью генной инженерии, является основным средством инсулинотерапии.
Инсулины классифицируются по продолжительности действия на:
- ИУД – инсулины ультракороткого действия;
- ИКД – инсулины короткого действия;
- ИСД – препараты средней продолжительности действия;
- ИДД – инсулины длительного действия;
- комбинированные инсулины (содержат инсулин различной продолжительности действия).
Инсулины играют ключевую роль в лечении диабета, особенно у пациентов с диабетом 1 типа и в некоторых случаях 2 типа. Существуют короткодействующие инсулины, такие как аспарт и лизпро, для контроля уровня сахара в крови после еды, и долгосрочные, например, гларгин и детемир, которые обеспечивают стабильный уровень инсулина на протяжении суток.
Применение инсулинов требует индивидуального подхода к дозировке и режиму введения, что подразумевает регулярный мониторинг уровня глюкозы. Врачи подчеркивают важность соблюдения рекомендаций по инъекциям и условиям хранения препаратов для предотвращения осложнений. Также необходим комплексный подход к лечению, включая диету и физическую активность, что способствует более эффективному контролю уровня сахара в крови.
Эксперты в области диабетологии подчеркивают важность инсулинов как основного средства для контроля уровня сахара в крови у пациентов с диабетом. Существует несколько типов инсулинов, включая короткодействующие, среднедействующие и длительно действующие препараты. Каждый из них имеет свои особенности применения и показания. Например, короткодействующий инсулин рекомендуется использовать перед приемом пищи для быстрого снижения уровня глюкозы, тогда как длительно действующий инсулин обеспечивает стабильный уровень сахара в течение суток.
Специалисты отмечают, что правильный выбор инсулина зависит от индивидуальных потребностей пациента, его образа жизни и режима питания. Важно также учитывать возможные побочные эффекты и необходимость регулярного мониторинга уровня сахара в крови. Современные технологии, такие как инсулиновые помпы и системы непрерывного мониторинга глюкозы, значительно облегчают процесс управления диабетом и повышают качество жизни пациентов.

Принцип действия инсулина и его эффекты
Инсулин представляет собой гормон полипептидной природы. В норме в β-клетках поджелудочной железы вырабатывается его предшественник – проинсулин, от которого затем отщепляется С-пептид и образуется инсулин. При повышении в крови уровня глюкозы, при раздражении блуждающего нерва, а также под воздействием ряда других факторов процессы выделения инсулина активизируются.
Связываясь с рецептором на мембране клетки-мишени, гормон начинает действовать, оказывая свои физиологические эффекты:
- уменьшение уровня сахара в крови (он стимулирует поглощение глюкозы тканями, угнетает процессы образования ее внутри организма из иных веществ);
- активизирует синтез гликогена;
- подавляет процессы образования кетоновых тел;
- угнетает процессы образования глюкозы из неуглеводных соединений;
- активизирует образование липопротеинов очень низкой плотности и триглицеридов;
- активизирует процессы синтеза различных белков;
- стимулирует выработку гликогена, который играет роль энергетического резерва организма;
- угнетает процессы расщепления жиров, активизирует образование жирных кислот из углеводов.
| Название препарата | Тип инсулина | Особенности применения |
|---|---|---|
| Инсулин короткого действия (регулярный) | Быстродействующий | Вводится непосредственно перед едой для контроля постпрандиальной гипергликемии. Короткое время действия требует частого введения. |
| Инсулин средней продолжительности действия (NPH) | Пролонгированного действия | Обеспечивает базовое покрытие в течение 12-18 часов. Вводится 1-2 раза в день. Может вызывать ночную гипогликемию. |
| Инсулин длительного действия (глюлизин, деглудек, детемпир) | Ультра-пролонгированного действия | Обеспечивает базовое покрытие в течение 24 часов. Вводится 1 раз в день. Меньший риск ночной гипогликемии по сравнению с NPH. |
| Инсулин быстрого действия (лиспро, аспарт, глулизин) | Быстродействующий | Вводится непосредственно перед едой или в течение 15 минут после начала приема пищи. Быстрое начало действия и короткое время действия. |
| Инсулин аналог инсулина человека | Различные типы действия (быстрого, средней продолжительности, длительного) | Более предсказуемое действие, чем у инсулина человека. Меньший риск гипогликемии для некоторых аналогов. |
Интересные факты
Вот несколько интересных фактов о препаратах для снижения сахара в крови, особенно инсулинах:
-
Разнообразие форм инсулина: Инсулины бывают различных типов, включая быстрые, короткие, средние и длительные. Быстрые инсулины начинают действовать в течение 15 минут и могут использоваться для контроля уровня сахара после еды, в то время как длительные инсулины обеспечивают стабильное снижение сахара в крови на протяжении 24 часов и более.
-
Индивидуальный подход: Выбор типа инсулина и режима его применения зависит от индивидуальных особенностей пациента, включая уровень физической активности, режим питания и наличие сопутствующих заболеваний. Это делает лечение диабета очень персонализированным процессом.
-
Инновационные технологии: Современные технологии, такие как инсулиновые помпы и системы непрерывного мониторинга глюкозы, значительно упрощают жизнь людям с диабетом. Инсулиновые помпы могут автоматически регулировать подачу инсулина в зависимости от уровня сахара в крови, что позволяет поддерживать более стабильный уровень глюкозы и снижает риск гипогликемии.

Как ведет себя в организме инсулин, введенный извне
Основной способ введения инсулина – подкожный, но в экстренных ситуациях возможно внутримышечное или внутривенное введение для быстрого эффекта.
Скорость всасывания инсулина зависит от нескольких факторов: места инъекции, типа и дозы препарата, качества кровообращения, физической активности и правильности выполнения процедуры.
- Инсулины ультракороткого действия всасываются быстрее всего, начиная снижать уровень глюкозы через 10-20 минут. Максимальная эффективность достигается через 30-180 минут, действие продолжается 3-5 часов.
- Инсулины короткого действия начинают действовать через 30-45 минут, пик их действия составляет 1-4 часа, а продолжительность – 5-8 часов.
- Инсулины средней продолжительности всасываются медленнее, начинают снижать уровень сахара через 1-2 часа, максимальный эффект достигается за 4-12 часов, общая продолжительность действия – от 0.5 до 1 суток.
- Инсулины длительного действия начинают действовать через 1-6 часов, обеспечивая равномерное снижение сахара без выраженного пика, и могут действовать до 24 часов, что позволяет вводить их раз в сутки.
На «поведение» инсулина также влияют:
- доза препарата (более высокая замедляет всасывание и продлевает действие);
- область инъекции (в животе всасывание быстрее, в плече – медленнее, в бедре – еще медленнее);
- способ введения (подкожная инъекция всасывается медленнее, чем внутримышечная, но действует дольше);
- температура тканей (повышенная температура увеличивает скорость всасывания);
- наличие липом или липодистрофии;
- массаж или физическая активность (ускоряют всасывание).
В некоторых странах исследуются более удобные способы введения инсулина. Например, в США разработан инсулин для ингаляционного введения, который начинает действовать через 30 минут, пик наблюдается через 2 часа, а продолжительность составляет до 8 часов.
Препараты, снижающие уровень сахара в крови, особенно инсулины, важны в лечении диабета. Правильный выбор инсулина и его дозировка могут значительно улучшить качество жизни. Существует несколько типов инсулинов: быстродействующие, средне- и длительного действия, каждый из которых имеет свои особенности применения. Быстродействующий инсулин часто используется перед едой для контроля скачков сахара, в то время как длительный обеспечивает стабильный уровень глюкозы на протяжении суток.
Индивидуальный подход к терапии важен, так как реакция на инсулин может различаться. Сочетание инсулинов с правильным питанием и физической активностью позволяет достичь лучших результатов. Однако многие пациенты сталкиваются с побочными эффектами, такими как гипогликемия. Регулярные консультации с врачом и корректировка лечения в зависимости от состояния здоровья являются важными аспектами управления диабетом.
Показания к применению
Инсулинотерапия может быть необходима пациенту в следующих ситуациях:
- выявлен сахарный диабет I типа;
- у него диагностирован кетоацидоз любой степени тяжести;
- находится в состоянии диабетической, гиперосмолярной или лактатацидотической комы;
- имеют место тяжелые гнойные инфекции;
- при хронических соматических болезнях в стадии обострения, протекающих тяжело;
- при наличии осложнений сахарного диабета, в частности тяжелых поражений сосудов, нарушающих функции органов;
- если больной принимает пероральные сахароснижающие препараты, но их максимальная доза даже в совокупности с диетическими ограничениями не оказывает желаемого эффекта (уровень глюкозы крови натощак более 8 ммоль/л, гликозилированный гемоглобин более 7,5 %);
- при острых нарушениях мозгового кровообращения (инсультах);
- при инфаркте миокарда;
- при оперативных вмешательствах, в частности, панкреатэктомии (удалении части поджелудочной железы);
- при резком снижении массы тела пациента.

Схемы инсулинотерапии
Существуют две основные схемы назначения инсулина для людей с сахарным диабетом:
-
Традиционная схема. Предполагает ежедневное введение фиксированной дозы инсулина с минимальным количеством инъекций (обычно 1-2 раза в день). Используются готовые смеси инсулинов короткого и средней продолжительности действия: 2/3 суточной дозы вводятся утром, оставшаяся часть — перед ужином. Эта схема не подходит для активных людей, так как дозы фиксированы. Чаще применяется для пожилых и людей с ограниченными возможностями, например, лежачих больных или с умственными нарушениями.
-
Базисно-болюсная схема (интенсивная). Более точно отражает физиологические процессы выделения инсулина. Базальная потребность покрывается утренними и вечерними инъекциями инсулина средней продолжительности, а инсулин короткого действия вводится перед каждым приемом пищи. Дозировка рассчитывается пациентом самостоятельно, исходя из уровня глюкозы и количества углеводов. Эта схема помогает предотвратить осложнения и обеспечивает контроль над заболеванием, но требует предварительного обучения.
Суточная потребность в инсулине определяется индивидуально, в зависимости от стадии заболевания и других факторов.
Инсулин вводится с помощью инсулиновых шприцев или шприц-ручек. Для максимальной эффективности терапии пациент должен освоить технику инъекций и запомнить несколько правил:
- Инсулин ультракороткого действия вводится непосредственно перед приемом пищи (если пропущен момент, инъекцию можно сделать во время еды).
- Инсулин короткого действия вводится за 30-60 минут до еды.
- Инъекции инсулина средней продолжительности выполняются глубоко в подкожную жировую клетчатку живота, а инсулин короткого действия — в бедро или ягодицу; ткани следует сжимать пальцами, иглу вводят под углом 45 или 90 градусов.
- Температура раствора перед введением должна быть комнатной.
- Перед забором препарата в шприц его необходимо тщательно взболтать.
- Чтобы избежать липодистрофии, инъекции следует делать в разные места, но в пределах одной анатомической области.
Если стандартные схемы инсулинотерапии не обеспечивают компенсацию заболевания, могут использоваться инсулиновые помпы для непрерывного подкожного введения инсулина.
Противопоказания к инсулинотерапии
Противопоказания к введению инъекционного инсулина единичны. Это сниженный уровень сахара в крови – гипогликемия, а также аллергия на конкретный препарат инсулина или на какой-либо из его компонентов.
С ингаляционными инсулинами сложнее. Их применение не разрешено у пациентов педиатрического профиля, а также при некоторых болезнях легких – бронхите, эмфиземе, бронхиальной астме. Кроме того, эти препараты противопоказаны больным, курящим в течение последнего полугода.
Побочные эффекты инсулинов
Наиболее распространенным побочным эффектом инсулинотерапии является гипогликемия, которая может возникнуть в следующих случаях:
- при введении слишком высокой дозы;
- неправильном введении (например, в мышцу вместо подкожно);
- пропуске или задержке приема пищи;
- недостаточном потреблении углеводов;
- непредвиденных физических нагрузках;
- чрезмерном употреблении алкоголя.
Также возможны другие осложнения:
- увеличение массы тела при несоблюдении диеты;
- аллергические реакции, чаще на свиной инсулин; в таких случаях переходят на человеческий инсулин, а при аллергии на него используют антигистамины или глюкокортикостероиды;
- отеки ног, возникающие в первые недели терапии из-за задержки натрия;
- нарушения зрения, часто наблюдаемые сразу после начала терапии из-за изменения рефракции хрусталика; зрение восстанавливается самостоятельно через 2-3 недели;
- липодистрофии (атрофия или гипертрофия подкожной жировой клетчатки); гипертрофия развивается при ежедневных инъекциях в одно и то же место, что замедляет всасывание препарата;
- абсцессы, возникающие редко при попадании гноеродных микроорганизмов под кожу; важно поддерживать чистоту кожи в месте инъекции, дезинфекция не требуется.
Ингаляционные инсулины могут вызвать фиброз легочной ткани, повышение давления в легочных сосудах, уменьшение объема легких и иммунный ответ на инсулин, что может привести к образованию антител.
Взаимодействие инсулина с другими лекарственными препаратами
Эффекты этого препарата будут более выражены при одновременном применении его с таблетированными сахароснижающими средствами, гипотензивными препаратами класса бета-адреноблокаторов, этанолом.
Снижают эффективность инсулина, увеличивают вероятность гипергликемии глюкокортикостероидные гормоны.
Препараты
К инсулинам ультракороткого действия относятся:
- глулизин (Апидра);
- аспарт (НовоРапид Пенфилл, ФлексПен);
- лизпро (Хумалог).
Инсулины короткого действия:
- растворимый человеческий инсулин, полученный с помощью генной инженерии (Биосулин, Генсулин, Инсуман, Актрапид НМ, Инсуран, Хумодар);
- растворимый полусинтетический инсулин (Бринсулрапи, Хумодар Р 100, Берлинсулин Н нормаль U-40 и другие).
Инсулины средней продолжительности действия:
- изофан (Берлинсулин Н Базаль U-40, Изофан-Инсулин ЧМ, Хумодар Б 100);
- комбинированная суспензия цинк-инсулина (Монотард МС, Инсулонг СПП, Инсулин Ленте «ХО-С»).
Инсулины длительного действия:
- гларгин (Лантус, Туджео СолоСтар);
- деглудек (Тресиба Пенфилл, Тресиба ФлексТач);
- детемир (Левемир Пенфилл, ФлексПен).
Комбинированные препараты:
- двухфазный инсулин аспарт (НовоМикс 30, 50 ФлексПен, Пенфилл);
- двухфазный инсулин лизпро (Хумалог Микс 25, 50).
К какому врачу обратиться
Назначает инсулинотерапию и контролирует ее эффективность врач-эндокринолог. В случае стабильного течения болезни, нормального уровня сахара в крови, отсутствия осложнений пациент может наблюдаться у терапевта. Лицам с диабетом и их родственникам настоятельно рекомендуется посещать «Школу сахарного диабета» — занятия, которые проводят специально подготовленные врачи. Там можно задать любые вопросы, касающиеся этого заболевания, и научиться им управлять. Особенно важно обучение родителей ребенка, у которого диагностирован диабет.
Заключение
Одним из ключевых классов медикаментов для улучшения качества жизни людей с сахарным диабетом являются инсулины. Эти препараты эффективно снижают уровень глюкозы в крови, когда таблетированные средства не помогают. Инсулинотерапия — это наука, и каждому человеку с диабетом нужно овладеть ее основами. Существуют риски и осложнения, но их вероятность можно существенно снизить, следуя рекомендациям.
В настоящее время инсулины в основном вводятся подкожно. Разрабатывается новый метод — ингаляционный, но он пока находится на стадии клинических испытаний и не используется в практике.
В этой статье вы узнали полезную информацию об инсулинах. В следующем материале мы расскажем о другой группе препаратов — пероральных сахароснижающих средствах.
Советы по самоконтролю уровня сахара в крови при инсулинотерапии
Самоконтроль уровня сахара в крови является важным аспектом управления диабетом, особенно при инсулинотерапии. Правильное отслеживание гликемии помогает пациентам адаптировать дозы инсулина, избегать гипогликемий и поддерживать уровень сахара в крови в пределах целевых значений.
Вот несколько ключевых советов по самоконтролю уровня сахара в крови:
- Регулярное измерение уровня сахара: Измеряйте уровень глюкозы в крови несколько раз в день, особенно перед приемом пищи и перед сном. Это поможет вам понять, как различные продукты питания и физическая активность влияют на уровень сахара.
- Ведение дневника: Записывайте результаты измерений, а также время, когда вы их проводили, и какие продукты или физическую активность вы выполняли. Это поможет вам выявить закономерности и скорректировать дозы инсулина.
- Использование глюкометра: Убедитесь, что ваш глюкометр откалиброван и работает правильно. Следуйте инструкциям по использованию и регулярно меняйте тест-полоски.
- Понимание нормальных значений: Ознакомьтесь с целевыми значениями уровня сахара в крови, рекомендованными вашим врачом. Обычно для большинства людей с диабетом целевой уровень глюкозы натощак составляет 4-7 ммоль/л, а через 2 часа после еды — менее 8,5 ммоль/л.
- Коррекция дозы инсулина: Научитесь корректировать дозу инсулина в зависимости от уровня сахара в крови. Если уровень глюкозы выше целевого, возможно, потребуется увеличить дозу инсулина. Обсудите с врачом, как правильно это делать.
- Обратите внимание на симптомы: Знайте симптомы гипогликемии (низкий уровень сахара в крови) и гипергликемии (высокий уровень сахара в крови). Это поможет вам быстро реагировать на изменения и принимать необходимые меры.
- Консультации с врачом: Регулярно посещайте врача для контроля состояния и корректировки лечения. Обсуждайте с ним результаты самоконтроля и любые изменения в вашем состоянии.
- Образ жизни: Поддерживайте здоровый образ жизни, включая сбалансированное питание и регулярные физические нагрузки. Это поможет улучшить контроль уровня сахара в крови и снизить потребность в инсулине.
Следуя этим рекомендациям, вы сможете более эффективно контролировать уровень сахара в крови и минимизировать риски, связанные с диабетом. Помните, что индивидуальный подход и регулярное взаимодействие с медицинским специалистом играют ключевую роль в успешном управлении заболеванием.
Вопрос-ответ
Как правильно принимать инсулин при диабете?
Суммарную суточную дозу инсулина рассчитает врач: обычно 2/3 дозы вводится перед завтраком и 1/3 перед ужином. Если в состав готовой смеси входит ультракороткий аналог инсулина, инъекцию необходимо будет делать перед едой или в течение 10 минут после ее начала.
Какие препараты снижают инсулин в крови?
К ним относятся дапаглифлозин (Форсига), канаглифлозин (Инвокана) и эмпаглифлозин (Джардинс).
Каким образом действуют сахароснижающие таблетки?
Они усиливают утилизацию тканями глюкозы из крови, так как повышают чувствительность их к инсулину.
Советы
СОВЕТ №1
Перед началом применения инсулинов обязательно проконсультируйтесь с врачом. Он поможет подобрать оптимальный вид и дозировку препарата, учитывая ваши индивидуальные особенности и состояние здоровья.
СОВЕТ №2
Регулярно контролируйте уровень сахара в крови. Это позволит вам отслеживать эффективность лечения и при необходимости корректировать дозу инсулина. Используйте глюкометр и ведите дневник самоконтроля.
СОВЕТ №3
Обратите внимание на режим питания и физическую активность. Сбалансированная диета и регулярные физические нагрузки могут значительно улучшить контроль уровня сахара в крови и снизить потребность в инсулине.
СОВЕТ №4
Изучите возможные побочные эффекты инсулинов и знайте, как с ними справляться. Это поможет вам быть готовым к неожиданным ситуациям и своевременно обратиться за медицинской помощью при необходимости.