Эндокардит — воспаление внутренней оболочки сердца, способное вызвать серьезные осложнения и угрожающее жизни. Знание симптомов заболевания позволяет вовремя обратиться за медицинской помощью и предотвратить тяжелые последствия. В статье рассмотрим основные признаки эндокардита, его диагностику и методы лечения, что поможет читателям лучше понять заболевание и его риски.
Симптомы эндокардита
При первичном эндокардите, вызванном высоковирулентной инфекцией, заболевание начинается остро с высокой температурой и тяжелым состоянием пациентов. Вторичный эндокардит развивается постепенно, проявляясь повышенной утомляемостью, ухудшением самочувствия и субфебрильной температурой (37,5–38 °C).
Симптомы эндокардита разнообразны. Они связаны с распространением инфекции и повреждением сердечных клапанов.
Первоначальными признаками могут быть тромбоэмболии сосудов головного мозга или легочной артерии, проявляющиеся симптомами инсульта или острой сердечно-легочной недостаточности. Иногда заболевание начинается с выраженных признаков недостаточности кровообращения, что может быть ошибочно воспринято как проявление порока сердца.
Раннее выявление эндокардита критично для успешного лечения. Основные симптомы включают лихорадку, озноб, повышенную потливость, боли в мышцах и суставах. Пациенты могут замечать высыпания на коже или изменения в ногтях. Специалисты рекомендуют не игнорировать эти симптомы и обращаться за медицинской помощью, особенно при наличии предрасполагающих факторов, таких как сердечные заболевания или использование инъекционных наркотиков. Лечение эндокардита обычно включает длительный курс антибиотиков, а в тяжелых случаях может потребоваться хирургическое вмешательство для замены поврежденных клапанов. Врачи подчеркивают важность регулярного контроля состояния пациента и соблюдения медицинских рекомендаций для предотвращения осложнений.
Эксперты в области кардиологии подчеркивают важность ранней диагностики эндокардита, так как от этого зависит эффективность лечения. Основные симптомы заболевания включают лихорадку, усталость, потливость и боли в мышцах. В некоторых случаях могут наблюдаться изменения на коже, такие как петехии или узелки. Врачи рекомендуют обращать внимание на эти признаки, особенно у пациентов с предрасположенностью к сердечно-сосудистым заболеваниям. Лечение эндокардита обычно включает антибиотикотерапию, а в тяжелых случаях может потребоваться хирургическое вмешательство для замены поврежденных клапанов. Регулярные обследования и контроль состояния здоровья играют ключевую роль в профилактике осложнений.

Общие симптомы
При эндокардите может наблюдаться внезапно возникающая, волнообразная лихорадка с ознобом, проливной пот в ночные часы, недомогание, боли в суставах, отсутствие аппетита. Лихорадка с ознобом и потливостью ранее считалась типичной для этого заболевания, сейчас этот признак встречается у 30–40 % больных.
У пожилых, ослабленных больных и при почечной недостаточности лихорадка может отсутствовать. Иногда температура повышена до субфебрильных цифр с 1–2-дневными эпизодами лихорадки до 40 С.
| Симптом | Возможная причина (в контексте эндокардита) | Рекомендации/Лечение |
|---|---|---|
| Лихорадка (высокая температура) | Инфекция в сердечных клапанах | Немедленное обращение к врачу, антибиотики, хирургическое вмешательство (в зависимости от тяжести) |
| Озноб | Сильный воспалительный ответ организма на инфекцию | Немедленное обращение к врачу, симптоматическое лечение (жаропонижающие) |
| Утомляемость, слабость | Инфекция, анемия, сердечная недостаточность | Постельный режим, лечение основной причины |
| Одышка | Сердечная недостаточность, отек легких | Кислородная терапия, диуретики, лечение основной причины |
| Боль в груди | Инфекция, воспаление, тромбоэмболия | Немедленное обращение к врачу, обезболивающие, антикоагулянты (при необходимости) |
| Кашель | Отек легких, легочная эмболия | Лечение основной причины, отхаркивающие средства |
| Ночные поты | Системный воспалительный ответ | Симптоматическое лечение |
| Кожные высыпания (пятна Ослера, узловатая эритема) | Иммунный ответ на инфекцию | Лечение основной причины, симптоматическое лечение |
| Периферические эмболии (инсульт, инфаркт) | Отрыв тромбов из пораженных клапанов | Немедленное лечение тромбоэмболии, тромболитики, хирургическое вмешательство |
| Сердечные шумы | Повреждение сердечных клапанов | Эхокардиография для диагностики, лечение основной причины |
| Потеря веса | Потеря аппетита, хроническое заболевание | Поддержка питания, лечение основной причины |
Интересные факты
Вот несколько интересных фактов об эндокардите, его симптомах и лечении:
-
Причины и предрасполагающие факторы: Эндокардит чаще всего вызывается инфекцией, вызванной бактериями, которые попадают в кровь и оседают на сердечных клапанах. Люди с предрасполагающими факторами, такими как пороки сердца, искусственные клапаны или ранее перенесённый эндокардит, находятся в группе риска. Интересно, что даже стоматологические процедуры могут привести к развитию эндокардита, если не принять профилактические меры.
-
Симптомы могут быть неочевидными: Симптомы эндокардита могут варьироваться от легких до тяжелых и включают лихорадку, усталость, потливость, боли в мышцах и суставах. Однако у некоторых пациентов, особенно у пожилых людей, симптомы могут быть смазанными или отсутствовать вовсе, что затрудняет диагностику на ранних стадиях.
-
Лечение и профилактика: Лечение эндокардита обычно включает длительный курс антибиотиков, а в некоторых случаях может потребоваться хирургическое вмешательство для замены или ремонта поврежденного клапана. Профилактика эндокардита у людей с высоким риском включает применение антибиотиков перед определенными медицинскими процедурами, такими как стоматологические манипуляции, что подчеркивает важность осведомленности о состоянии своего здоровья и регулярных медицинских осмотров.

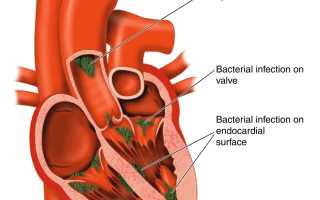
Поражение сердца
Поражение сердца является ключевым аспектом эндокардита, затрагивающего эндокард, миокард и перикард.
При поражении клапанов левых отделов сердца (митральный и аортальный) развиваются признаки левожелудочковой недостаточности, такие как одышка, усиливающаяся в горизонтальном положении. Воспаление клапанов правых отделов (трехстворчатый и легочный) приводит к правожелудочковой недостаточности, проявляющейся отеками в нижних конечностях, асцитом и увеличением живота, а также расширением вен на передней стенке живота, создающим рисунок, напоминающий голову Медузы. Для всех типов сердечной недостаточности характерно учащенное сердцебиение.
Миокардит может возникнуть на ранних стадиях как инфекционный процесс или позже как аутоиммунное поражение. При этом наблюдаются одышка, нарушения сердечного ритма и полная недостаточность кровообращения. В 5–7% случаев инфекционный эндокардит приводит к инфаркту миокарда из-за закупорки коронарной артерии тромбом или ее спазма на фоне инфекции. Инфаркт имеет характерные симптомы и может рецидивировать, иногда протекая атипично, без болевых ощущений.
Перикардит встречается редко и чаще всего имеет токсико-аллергическую природу, проявляясь длительной болью в области сердца.
Эндокардит — это воспаление внутренней оболочки сердца, способное вызывать серьезные осложнения. Симптомы разнообразны, но наиболее распространенные включают усталость, лихорадку, потливость и одышку. Некоторые пациенты отмечают боли в суставах и мышцах, а также кожные высыпания. Лечение обычно требует госпитализации и применения антибиотиков, иногда с хирургическим вмешательством. Важно не игнорировать симптомы и обращаться за медицинской помощью, так как ранняя диагностика значительно увеличивает шансы на успешное выздоровление. Поддержка близких и знание о заболевании также играют важную роль в процессе лечения.
Поражение сосудов
Поражения сосудов при инфекционном эндокардите многообразны и появляются часто. При поражении мелких сосудов появляется мелкая сыпь. Поражение крупных сосудов часто проявляется инфарктом органа, который они кровоснабжают. Наиболее часто (у 55 % больных) встречается закупорка (эмболия) сосудов селезенки с развитием ее инфаркта, проявляющегося интенсивными болями в левом подреберье, левой поясничной области. Боли могут отдавать в левое плечо, левую половину грудной клетки. Иногда инфаркт может осложниться формированием абсцесса (гнойника) и разрывом селезенки.
У 45 % больных наблюдается тромбоэмболия почечных сосудов. Она проявляется интенсивными болями в поясничной области справа или слева, отдающими в паховую область. Возникает нарушение мочеиспускания, появляется кровь в моче. Иногда инфаркт осложняется абсцессом почки.
Тромбоэмболии легочной артерии и ее ветвей встречаются у 30 % пациентов. Возникают интенсивные боли в груди, одышка, кровохарканье. Тромбоэмболия мелких ветвей может проявляться эпизодами одышки, кратковременными неинтенсивными болями в груди. Возможно развитие абсцесса легких.
Тромбоэмболии мозговых сосудов встречаются у 15 % больных и проявляются нарушениями мозгового кровообращения, либо тяжелыми инсультами с развитием параличей. Иногда возникают абсцессы мозга.

Поражение почек
Состояние проявляется у всех пациентов и может развиваться из-за гломерулонефрита, эмболии почечных артерий, токсического воздействия антибиотиков или сердечной недостаточности. Основные симптомы: отеки, нарушения мочеиспускания и повышение артериального давления.
Поражение почек серьезно и часто приводит к острой или хронической почечной недостаточности, что существенно влияет на прогноз заболевания.
Поражение нервной системы
Возникает при закупорке мозговых артерий, формировании абсцесса (гнойного очага) в головном мозге. Проявляется головной болью и очаговыми нарушениями. Очаговые нарушения связаны с воспалительным повреждением отдельных участков мозга, отвечающих за определенные функции (например, движение в конечностях, температурная чувствительность на каком-то участке тела и т. д.). При повреждении этих участков нарушается функция, за которую они отвечают. Таким образом, по симптомам можно определить локализацию патологического очага.
Диссеминирование инфекции
Диссеминация — это распространение инфекции по организму, что приводит к воспалению различных органов. При инфекционном эндокардите диссеминация часто связана с инфекцией, вызванной золотистым стафилококком. Это может проявляться менингитом, абсцессом селезенки, пиелонефритом и остеомиелитом с характерными симптомами.
Периферические признаки
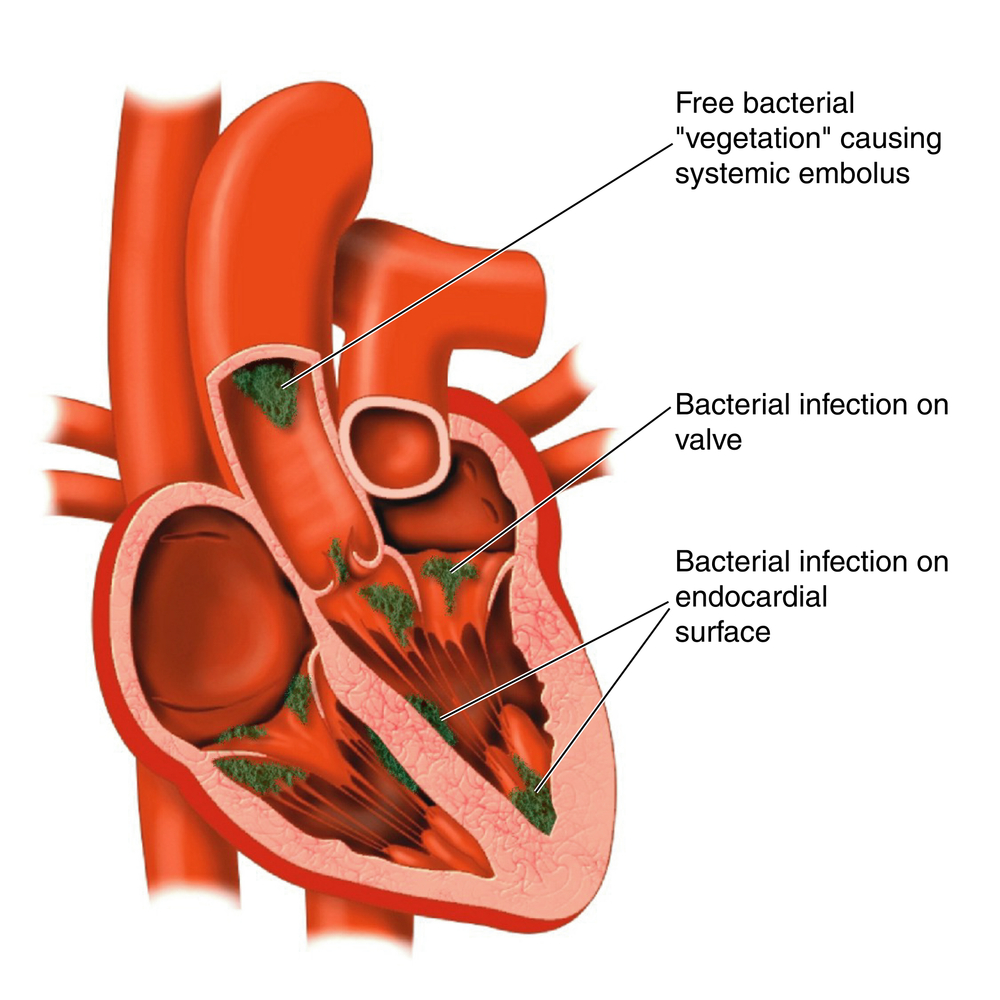
Существует несколько классических периферических признаков эндокардита. К ним относятся мелкоточечные кровоизлияния (петехии) на конъюнктиве, слизистой оболочке ротовой полости; кровоизлияния в виде темно-красных полос у основания ногтей, пятна Джейнуэя (безболезненные кровоизлияния диаметром 1–4 мм на ладонях и стопах), узелки Ослера (небольшие болезненные узелки, обычно на пальцах рук и ног; сохраняются от нескольких часов до нескольких дней).
На конъюнктиве нижнего века у 30–50 % больных можно увидеть мелкие высыпания с белым центром (симптом Лукина–Либмана).
При эндокардите иногда встречается окраска кожи типа «кофе с молоком». Чаще отмечается бледность и желтушность кожных покровов, небольшая синюшность (цианоз), особенно кистей, губ.
Нередко у пациентов наблюдается изменение ногтевых фаланг: пальцы приобретают вид «барабанных палочек», ногти – «часовых стекол».
У 5 % больных развиваются артриты с появлением боли в суставе, отека, покраснения кожи над пораженным суставом (например, коленным).
Поражение разных органов
Поражение селезенки наблюдается у 40–50 % пациентов. Возможны осложнения: инфаркт селезенки, ее увеличение из-за септического воспаления или гиперфункции в ответ на инфекцию. Увеличение селезенки может снизить иммунную защиту, вызвать проблемы со свертываемостью крови и уменьшить уровень гемоглобина.
Поражения печени могут быть вызваны гепатитом или застоем крови при сердечной недостаточности. Гепатит обычно протекает длительно и не сопровождается выраженной желтухой или печеночной недостаточностью.
Заболевания желудка, кишечника и поджелудочной железы при инфекционном эндокардите встречаются редко. Чаще наблюдаются диспепсические расстройства (боли в животе, изжога, нарушения стула), связанные с недостаточностью кровообращения и осложнениями от антибиотикотерапии.
Лечение эндокардита
Лечебная программа при инфекционном эндокардите состоит из следующих компонентов:
- Режим.
- Лечебное питание.
- Антибактериальная терапия.
- Управляемая гипокоагуляция.
- Иммуномодулирующая терапия.
- Ингибирование протеолитических ферментов и кининов.
- Дезинтоксикационная терапия.
- Глюкокортикоиды.
- Симптоматическая терапия.
- Хирургическое лечение.
Режим
Пациенту требуется госпитализация в терапевтическое или ревматологическое отделение. При высокой температуре следует соблюдать постельный режим. После нормализации температуры, улучшения самочувствия и лабораторных показателей режим можно постепенно расширять. Лечебная физкультура вводится осторожно.
Лечебное питание
Вначале рекомендуется диета № 10 с ограничением поваренной соли до 5 г в сутки. В дальнейшем по мере нормализации показателей воспаления и функции почек рекомендуется общий стол с достаточным количеством овощей и фруктов.
Антибактериальная терапия
Это основа терапии инфекционного эндокардита.
Лечение антибактериальными средствами следует начинать сразу после подтверждения диагноза. Необходимо использовать высокие дозы бактерицидных антибиотиков внутривенно. Продолжительность терапии составляет от 4 недель до 2,5 месяцев в зависимости от времени начала лечения.
Выбор препарата и дозировки основывается на типе возбудителя и его чувствительности к антибиотикам. Для определения чувствительности микрофлоры следует соблюдать рекомендации:
- Забор крови проводят до начала антибиотикотерапии на пике лихорадки и озноба, не менее 5 раз в течение 24–48 часов, а при тяжелом течении – каждые 2 часа.
- Для анализа берут не менее 10 мл крови и смешивают с 100 мл питательной среды.
- Можно использовать артериальную кровь из бедренной артерии вместо венозной.
Если результаты отрицательные и состояние пациента позволяет, целесообразно приостановить антибиотики на 1–2 дня и повторно провести забор крови. Лечение начинают без ожидания результатов посева крови, обычно назначая пенициллины, аминогликозиды и цефалоспорины в различных комбинациях (чаще всего два препарата). После определения возбудителя в план лечения вносят коррективы.
Большинство антибактериальных средств выводятся через почки и метаболизируются в печени, поэтому дозировку корректируют с учетом состояния этих органов.
Если терапия не дает результата, антибиотик заменяют, а в тяжелых случаях применяют комбинацию нескольких препаратов. Некоторые исследователи рекомендуют менять антибиотик каждые 2–4 недели из-за снижения его эффективности. При правильном выборе терапии улучшение состояния наблюдается через 3–10 дней. В первые 3 дня должно произойти улучшение самочувствия, настроения, аппетита, а также снижение лихорадки, озноба и потливости. К концу первой недели температура должна нормализоваться или снизиться до субфебрильной, исчезают ознобы и кровоизлияния. В дальнейшем уменьшаются размеры печени и селезенки, исчезают тромбоэмболические осложнения.
Некоторые пациенты могут проявлять резистентность к терапии, что связано с рядом факторов:
- Позднее начало лечения.
- Наличие нескольких возбудителей.
- Недостаточные дозы антибиотиков.
- Иммунодефициты.
- Прогрессирование заболевания у пожилых людей.
- Поражение нескольких клапанов.
- Инфекционный эндокардит на протезированных клапанах.
- Развитие болезни у пациентов на гемодиализе и у инъекционных наркоманов.
Способы преодоления резистентности к антибиотикам:
- Своевременная замена антибиотика.
- Увеличение дозы антибактериального препарата, использование комбинации 3–4 высокоактивных средств.
- Применение плазмафереза и гемосорбции.
- Иммуномодулирующая терапия.
- Небольшие дозы глюкокортикостероидов (15 мг преднизолона в течение 7–10 дней).
- Своевременное хирургическое вмешательство.
Управляемая гипокоагуляция
В настоящее время важным фактором развития септических процессов считается синдром диссеминированного внутрисосудистого свертывания. Образующиеся под действием разных факторов микротромбы и скопления клеток в сосудах переносят инфекционные агенты, стимулируют иммунное повреждение сосудистых стенок. Происходит выраженное нарушение микроциркуляции крови.
Для борьбы с этими факторами применяют снижение свертывания крови – гипокоагуляцию. Используют гепарин в сочетании со свежезамороженной плазмой. Также применяются антиагреганты (Трентал), никотиновая кислота.
Иммуномодулирующая терапия
Продукты метаболизма микроорганизмов и их токсины подавляют иммунные реакции. Антибактериальные препараты могут иметь аналогичный эффект. Поэтому при лечении эндокардита важно использовать иммуномодулирующие методы:
- Тимусные препараты с иммунотропным действием (обычно 10 инъекций за курс).
- Гемосорбция и плазмаферез (3–4 процедуры).
- Пассивная иммунизация (антистафилококковая и антисинегнойная плазма, антистафилококковый гаммаглобулин – в среднем 6 вливаний).
- Нормальный человеческий иммуноглобулин (5–10 вливаний за курс).
- Ультрафиолетовое облучение крови (5–7 процедур).
- Внутрисосудистое лазерное облучение крови (7–10 сеансов).
Ингибирование протеолитических ферментов и кининов
Высокая активность системы распада белков (протеолиза) характерна для всех септических процессов, в том числе для эндокардита. Это оказывает повреждающее действие на органы и ткани. Поэтому для предотвращения высвобождения ферментов и других биологически активных веществ назначают антипротеолитическре препараты (Гордокс, Контрикал) до нормализации температуры тела и снижения выраженности интоксикации.
Дезинтоксикационная терапия
Для удаления токсинов из организма применяют внутривенное капельное введение препаратов: Гемодез, Реополиглюкин, 5% раствор глюкозы, 0,9% раствор натрия хлорида и другие.
Глюкокортикоидная терапия
При эндокардите на первый план могут выходить иммунные нарушения. В таком случае может появиться необходимость применения глюкокортикостероидных гормонов. Целесообразность их назначения обсуждается много лет. В настоящее время основные показания для этой группы препаратов следующие:
- Инфекционно-токсический шок.
- Тяжелые иммунокомплексные синдромы (гломерулонефрит с выраженным мочевым или нефротическим синдромом, миокардит).
- Выраженные аллергические реакции на антибиотик.
- Вторичная резистентность к антибактериальной терапии.
Симптоматическая терапия
- Для лечения суставного синдрома и уменьшения воспаления применяют нестероидные противовоспалительные препараты.
- При сердечно-сосудистой недостаточности используют диуретики и периферические вазодилататоры; сердечные гликозиды назначают с осторожностью.
- При тромбоэмболических осложнениях проводят терапию тромболитиками, антикоагулянтами и антиагрегантами.
- При анемии рекомендуются препараты железа.
- При повышенном артериальном давлении назначают антигипертензивные средства.
- Длительный курс антибиотиков требует профилактики и лечения кишечного дисбактериоза.
- Также необходима поливитаминотерапия.
Хирургическое лечение
Цель хирургического лечения – ликвидация внутрисердечных очагов инфекции и реконструкция клапанов сердца. Проводится иссечение пораженного клапана и замена его протезом.
Показания для хирургического лечения эндокардита:
- Развитие и быстрое нарастание сердечной недостаточности вследствие разрушения элементов клапана.
- Полная устойчивость к антибактериальной терапии в течение 2–4 недель.
- Абсцессы миокарда или клапанного кольца.
- Рецидивирующие тромбозы в сосудах жизненно важных органов.
- Эндокардит протезированного клапана.
- Рецидив эндокардита.
- Относительное показание – крупные подвижные разрастания (вегетации) на клапанах.
Хирургическое лечение выполняется как в ранние (2 недели), так и поздние (4–6 и более недель) сроки после курса антибиотикотерапии. В хирургическом лечении нуждаются до 20 % больных с инфекционным эндокардитом.
Своевременно проведенное хирургическое лечение снижает смертность при инфекционном эндокардите. Однако нужно отметить, что хирургическое удаление очага инфекции эффективно только при наличии эндокардита как самостоятельного заболевания. Если же инфекционный эндокардит является лишь частью септического процесса, хирургическое лечение нецелесообразно.
К какому врачу обратиться
Инфекционный эндокардит — серьезное заболевание, требующее стационарного лечения под наблюдением кардиолога. В некоторых случаях необходима консультация нефролога, ревматолога, ортопеда или гепатолога, если затрагиваются соответствующие органы. Это заболевание часто встречается у наркозависимых, для которых также важна оценка нарколога. При осложнениях, например, разрыве селезенки, требуется хирургическое вмешательство. Операцию по замене поврежденных клапанов проводит кардиохирург. Для точной диагностики обязательно выполняется эхокардиография на высококачественном оборудовании квалифицированным врачом в области функциональной или ультразвуковой диагностики.
Профилактика эндокардита
Профилактика эндокардита является важным аспектом в снижении риска развития этого серьезного заболевания, особенно у людей с предрасположенностью. Эндокардит — это воспаление внутренней оболочки сердца, которое может привести к тяжелым осложнениям, включая сердечную недостаточность и сепсис. Профилактические меры могут варьироваться в зависимости от индивидуальных факторов риска, таких как наличие сердечно-сосудистых заболеваний, протезов клапанов или других состояний, предрасполагающих к инфекции.
Одним из ключевых аспектов профилактики является использование антибиотиков перед проведением инвазивных медицинских процедур. Это особенно актуально для пациентов с высокими рисками, такими как те, кто перенес операции на сердце или имеет искусственные сердечные клапаны. Антибиотикопрофилактика должна начинаться за 30-60 минут до процедуры и продолжаться в течение 24 часов после ее завершения.
Кроме того, важно следить за состоянием зубов и полости рта. Поскольку бактерии, вызывающие эндокардит, могут проникать в кровоток через поврежденные десны, регулярные визиты к стоматологу и соблюдение гигиенических норм могут значительно снизить риск. Рекомендуется чистить зубы дважды в день, использовать зубную нить и избегать чрезмерного потребления сахара, что может привести к кариесу и другим стоматологическим проблемам.
Людям с предрасположенностью к эндокардиту также следует избегать инъекционных наркотиков, так как это может привести к введению бактерий в кровоток. Если у человека есть хронические заболевания, такие как диабет или заболевания легких, важно контролировать их и следовать рекомендациям врача для снижения общего риска инфекций.
В дополнение к этим мерам, важно вести здоровый образ жизни, включая сбалансированное питание, регулярные физические нагрузки и отказ от курения. Укрепление иммунной системы может помочь организму бороться с инфекциями и снизить риск развития эндокардита.
Наконец, регулярные медицинские осмотры и консультации с кардиологом помогут выявить потенциальные проблемы на ранних стадиях и принять необходимые меры для их предотвращения. Профилактика эндокардита требует комплексного подхода и внимательного отношения к своему здоровью.
Вопрос-ответ
Как понять, что у тебя эндокардит?
Эндокардит — это воспаление внутренней оболочки сердца, чаще всего инфекционного происхождения. Основными признаками заболевания у детей и у взрослых являются общая слабость, озноб, кашель, одышка, повышение температуры тела, боли в груди, характерное утолщение ногтей по типу «барабанных палочек».
Как болит эндокардит?
Симптомы эндокардита. Некоторые из начальных симптомов эндокардита напоминают грипп. Прежде всего, заболевание проявляется лихорадкой (температура поднимается до 38°C или выше), болью в суставах и мышцах, головной болью.
Какая бактерия вызывает эндокардит?
Возбудителями ПСЭ чаще всего являются стрептококки (особенно зеленящий, микроаэрофильный, анаэробный, стрептококки группы D и энтерококки). Реже причиной могут быть золотистый и эпидермальный стафилококки — S.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Эндокардит может проявляться различными симптомами, такими как лихорадка, усталость, потливость, боли в мышцах и суставах. Если вы заметили у себя эти признаки, особенно если у вас есть предрасполагающие факторы, такие как заболевания сердца, немедленно обратитесь к врачу.
СОВЕТ №2
Регулярно проходите медицинские осмотры. Если у вас есть риск развития эндокардита, например, из-за наличия искусственных клапанов сердца или других сердечно-сосудистых заболеваний, важно регулярно посещать кардиолога для контроля состояния и раннего выявления возможных проблем.
СОВЕТ №3
Следите за гигиеной полости рта. Плохая гигиена зубов и десен может увеличить риск развития эндокардита. Регулярно чистите зубы, используйте зубную нить и посещайте стоматолога для профилактических осмотров и чисток.
СОВЕТ №4
Соблюдайте рекомендации по профилактике. Если у вас есть риск эндокардита, врач может рекомендовать принимать антибиотики перед определенными медицинскими процедурами, такими как стоматологические вмешательства. Не пренебрегайте этими рекомендациями для снижения риска заболевания.