Абсцессы брюшной полости — это скопления гноя, возникающие из-за инфекций, травм или воспалений. Они могут развиваться в различных органах и тканях, что усложняет диагностику и лечение. В статье рассмотрим основные виды абсцессов, причины их возникновения и характерные проявления. Знание симптомов и факторов риска абсцессов повышает шансы на успешное лечение и предотвращает осложнения.
Виды абсцессов брюшной полости
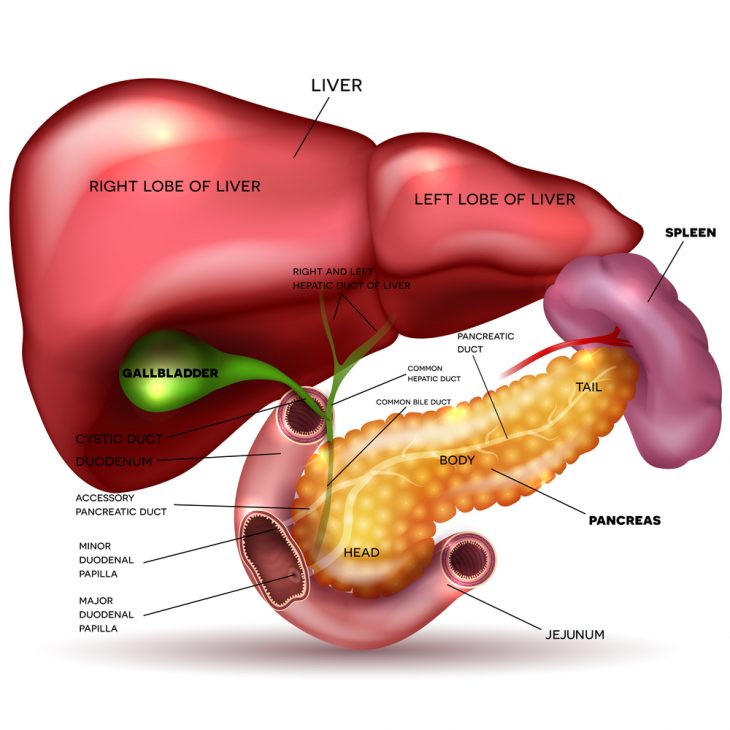
Данный абсцесс — это ограниченный перитонит, окруженный капсулой из листков брюшины и стенок органов. Его местоположение зависит от первичной локализации патологического процесса (желчный пузырь, аппендикс и др.) и миграции гнойного содержимого под воздействием гравитации или распространения инфекции по лимфатическим или венозным путям.
Существует четыре основных типа абсцессов брюшной полости:
- поддиафрагмальный;
- малого таза;
- периаппендикулярный;
- межкишечный (одиночные и множественные).
Несмотря на схожесть в патогенезе, клинические проявления могут значительно различаться. Хирург должен иметь опыт для своевременного распознавания таких абсцессов на ранних стадиях.
Абсцессы брюшной полости могут иметь разнообразную природу и локализацию, включая печеночные, панкреатические и паранефральные. Основные факторы их возникновения — инфекции, травмы и осложнения после операций. Они могут развиваться на фоне аппендицита или холецистита. Симптомы часто включают боль в животе, повышение температуры, озноб и общее недомогание. Врачам необходимо быстро диагностировать и лечить абсцессы, так как они могут привести к серьезным осложнениям, включая перитонит. Эффективное лечение часто требует хирургического вмешательства и назначения антибиотиков.
Абсцессы брюшной полости представляют собой локализованные скопления гноя, возникающие в результате инфекций, травм или воспалительных процессов. По мнению экспертов, наиболее распространённые виды абсцессов включают печеночные, панкреатические и кишечные. Основными причинами их возникновения являются бактериальные инфекции, осложнения после операций и хронические заболевания, такие как аппендицит или холецистит.
Клинические проявления абсцессов могут варьироваться, но чаще всего пациенты жалуются на боль в животе, лихорадку и общее недомогание. Важно отметить, что своевременная диагностика и лечение абсцессов имеют решающее значение для предотвращения серьезных осложнений, таких как перитонит. Эксперты подчеркивают, что при подозрении на абсцесс необходимо обратиться к врачу для проведения необходимых исследований и назначения адекватной терапии.

Поддиафрагмальный абсцесс
Диафрагма представляет собой мышечную стенку, отделяющую брюшную полость от грудной. Она имеет форму двух куполов, по окружности прикрепленных к ребрам и позвоночнику, а в центре приподнятых над внутренними органами. В этих отделах наиболее высока вероятность образования поддиафрагмального абсцесса. Патология возникает как у мужчин, так и у женщин и в половине случаев вызвана хирургическим вмешательством на органах брюшной полости.
| Вид абсцесса брюшной полости | Причины возникновения | Симптомы |
|---|---|---|
| Печеночный абсцесс | Инфекция (бактериальная, паразитарная, грибковая), холангит, травма печени, послеоперационные осложнения | Лихорадка, озноб, боль в правом подреберье, желтуха (возможно), тошнота, рвота, увеличение печени |
| Поддиафрагмальный абсцесс (субфренический, субгепатический) | Перфорация желудка или кишечника, панкреатит, послеоперационные осложнения, инфекция из соседних органов | Лихорадка, озноб, боль в верхней части живота, одышка, тахикардия, напряжение мышц живота |
| Межкишечный абсцесс | Перфорация кишечника, дивертикулит, аппендицит, воспалительные заболевания кишечника | Лихорадка, озноб, боль в животе, тошнота, рвота, вздутие живота, запор или диарея |
| Тазовый абсцесс | Инфекция органов малого таза (например, сальпингит, аппендицит), послеоперационные осложнения, травма | Лихорадка, озноб, боль внизу живота, дизурия, запор, изменение менструального цикла (у женщин) |
| Абсцесс забрюшинного пространства | Инфекция из соседних органов (например, панкреатит, аппендицит), травма, гематома | Лихорадка, озноб, боль в спине или боку, напряжение мышц живота, симптомы поражения соседних органов |
Интересные факты
Вот несколько интересных фактов об абсцессах брюшной полости:
-
Разнообразие причин: Абсцессы брюшной полости могут возникать по различным причинам, включая инфекции, травмы, воспалительные заболевания (например, аппендицит или панкреатит) и даже после хирургических вмешательств. Инфекции могут быть вызваны как бактериями, так и грибами, что делает диагностику и лечение более сложными.
-
Скрытые симптомы: Абсцессы брюшной полости могут проявляться неявно, что затрудняет их раннюю диагностику. Симптомы могут включать боль в животе, лихорадку и общее недомогание, но иногда они могут быть настолько легкими, что пациенты не обращаются за медицинской помощью до тех пор, пока абсцесс не станет значительно больше или не приведет к серьезным осложнениям.
-
Методы диагностики и лечения: Для диагностики абсцессов брюшной полости часто используются ультразвуковое исследование и компьютерная томография, которые позволяют визуализировать образование и оценить его размер и расположение. Лечение может включать антибиотикотерапию и дренирование абсцесса, что позволяет удалить гной и предотвратить дальнейшие осложнения. В некоторых случаях может потребоваться хирургическое вмешательство.

Причины
Заболевания, приводящие к поддиафрагмальному абсцессу:
- аппендицит;
- острый холецистит;
- прободная язва желудка или двенадцатиперстной кишки;
- острый панкреатит;
- травмы, огнестрельные ранения и операции на органах брюшной полости.
В редких случаях причина гнойника остается неясной, тогда его называют первичным поддиафрагмальным абсцессом.
Абсцессы в брюшной полости — это скопления гноя, возникающие из-за инфекций или воспалений. Они могут быть печеночными, панкреатическими или послеоперационными. Основные факторы их появления — бактериальные инфекции, травмы и осложнения после операций. Симптомы абсцесса варьируются от резкой боли в животе до повышения температуры и общего недомогания. Своевременная диагностика и лечение критически важны для предотвращения осложнений. Игнорирование первых симптомов может привести к серьезным последствиям, поэтому при подозрении на абсцесс необходимо обратиться за медицинской помощью.
Симптомы
Значительно чаще наблюдаются острые абсцессы, сопровождающиеся клинической симптоматикой. Хронические гнойные очаги сохраняются в тканях под диафрагмой более полугода и не сопровождаются явными проявлениями.
Пациента беспокоят постоянные боли в правом или левом подреберье. Из-за раздражения окончаний диафрагмального нерва эти ощущения могут иррадиировать (распространяться) в верхнюю часть спины, лопатку, дельтовидную мышцу. Вследствие этой же причины возникает частая тошнота и икота.
Появляются рвота, потеря аппетита, постоянный кашель, затрудненное дыхание, потливость, в тяжелых случаях, особенно у пожилых людей, – спутанность сознания.
Для поддиафрагмального абсцесса типична затяжная лихорадка с ознобами. Сердцебиение и дыхание учащаются.
При осмотре врач отмечает вынужденное положение больного: пациент лежит на спине или боку, реже находится полусидя. Отмечается сухость языка и слизистых, язык обложен серым налетом. Часто регистрируется сухой кашель. Живот несколько вздут. При его пальпации возникает боль справа или слева в подреберье. Могут быть болезненны и межреберные промежутки в области VIII-XII ребер.
Если абсцесс очень большой, отмечается выпирание нижних ребер и межреберных пространств на соответствующей стороне. Грудная клетка становится асимметричной. Поколачивание по реберной дуге болезненно. Гнойник смещает печень вниз, поэтому ее нижний край становится доступным для пальпации (прощупывания). Если не определить верхний край печени, то может создаться неправильное предположение об ее увеличении.
В тяжелых случаях происходит сдавливание венозной системы брюшной полости. В результате возникают отеки ног, увеличение живота (асцит). Нарушение функции печени сопровождается желтушностью кожи. Перистальтика кишечника замедляется.
Больной часто растерян, встревожен и не понимает причин своего плохого самочувствия.
Возможные осложнения:
- сепсис и септицемия при попадании микробов в кровоток;
- общая слабость, истощение;
- абсцессы мозга, легких или печени;
- разрыв диафрагмы;
- перикардит, медиастинит, пневмония;
- обструкция нижней полой вены, через которую кровь возвращается к сердцу;
- тромбофлебит;
- плеврит, асцит, отеки;
- менингит;
- геморрагический синдром.
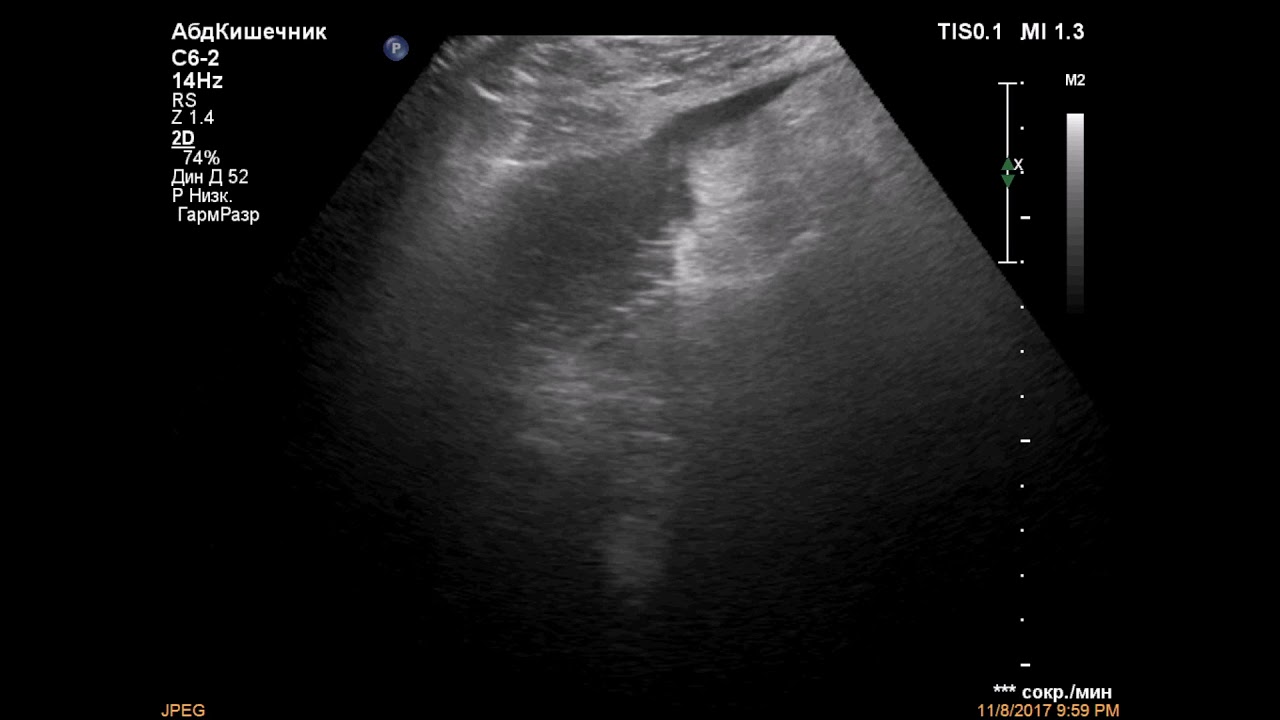
Диагностика
В анализе крови отмечаются изменения, указывающие на воспалительный процесс: увеличиваются уровень СОЭ и количество лейкоцитов, фиксируется нейтрофилия и сдвиг лейкоцитарной формулы влево.
Рентгенологическое исследование важно для быстрой диагностики поддиафрагмального абсцесса. Правый купол диафрагмы поднимается и становится плоским, а при рентгеноскопии наблюдается снижение его подвижности.
Нижняя доля правого легкого может сжиматься, что приводит к ателектазу. В некоторых случаях плевра реагирует на воспаление с противоположной стороны диафрагмы, вызывая накопление жидкости в плевральной полости. Эти изменения уменьшают прозрачность легочного поля на пораженной стороне.
Специфическим признаком поддиафрагмального абсцесса является пузырь с горизонтальным уровнем жидкости и полусферой газа над ним.
Также используются рентгеноконтрастные методы для исследования органов пищеварительной системы.
Наилучшие результаты визуализации абсцесса достигаются с помощью ультразвукового исследования, компьютерной или магнитно-резонансной томографии органов брюшной полости.
Лечение
Поддиафрагмальный абсцесс необходимо вскрыть и очистить (дренировать). Такая операция очень сложна технически, так как несет опасность попадания микробов во вскрытую брюшную или грудную полость. Из-за этого хирурги обычно применяют доступ со стороны спины. Разрез проводят от позвоночника до подмышечной линии, удаляют часть XI-XII ребер, отслаивают плевру, а затем вскрывают диафрагму и достигают абсцесса. Его очищают, оставляя в его полости тонкую трубочку, через которую оттекает содержимое гнойника.
В некоторых случаях при небольших поверхностных абсцессах возможно их чрескожное дренирование с помощью специальной длинной иглы, вводимой под контролем рентгеновских лучей или УЗИ.
При неполном очищении полости абсцесса возможно его рецидивирование.
Одновременно пациенту назначают массивную антибиотикотерапию, направленную на уничтожение микробов, которые могут случайно попасть в кровь. При длительном течении процесса необходима так называемая нутритивная поддержка – внутривенное введение питательных смесей для быстрого восстановления энергетического баланса организма.
Если такой абсцесс не лечить, он в большинстве случаев приводит к летальному исходу на фоне прогрессирующей интоксикации. Наилучшие результаты лечения достигаются при сочетании открытой операции и массивного применения антибиотиков.
Для профилактики поддиафрагмальных абсцессов любой пациент, которому была сделана операция на органах грудной или брюшной полости, в первые 2 суток должен начать дыхательную гимнастику. Активные вдохи и выдохи заставляют диафрагму двигаться, что препятствует образованию ограниченного гнойника.
Межкишечный абсцесс
Гнойник может образовываться между петлями кишечника, сальником и брыжейкой. Обычно размеры абсцессов небольшие, но их может быть несколько. Основные причины:
- деструктивный аппендицит;
- прободная язва желудка или кишечника;
- остаточные явления после разлитого перитонита;
- последствия хирургических вмешательств на органах брюшной полости.
При межкишечном абсцессе в послеоперационный период состояние пациента ухудшается. Наблюдается интоксикация, проявляющаяся потерей аппетита, слабостью и повышенной потливостью. Возможны тошнота и рвота. Температура тела может повышаться, к вечеру достигая фебрильных значений.
Пациенты жалуются на умеренные тупые боли в животе, часто локализующиеся в области пупка. Иногда возникает вздутие. У детей может наблюдаться понос, в стуле появляется слизь, реже — кровь.
В отличие от острых хирургических заболеваний, при межкишечном абсцессе живот остается мягким, отсутствуют симптомы раздражения брюшины. Однако в месте локализации гнойника всегда отмечается болезненность при пальпации.
Если абсцесс достигает значительных размеров и близко располагается к передней брюшной стенке, могут проявляться признаки защитного напряжения — повышенная плотность мышц живота. Также возможно появление отека и покраснения кожи в этой области.
Межкишечный абсцесс может вызвать обтурационную кишечную непроходимость из-за сдавления. В этом случае возникают задержка стула, отсутствие газов, вздутие и боли в животе.
Распознать межкишечный абсцесс сложно. Изменения в анализах крови указывают на воспаление: повышение СОЭ и увеличение лейкоцитов, преимущественно нейтрофилов. На рентгенограммах можно увидеть очаг затемнения, однако уровень жидкости и газа определяется редко. УЗИ помогает в диагностике, позволяя установить размеры и локализацию гнойника. Гнойные очаги обычно выявляют с помощью томографии органов брюшной полости.
В сомнительных случаях может быть назначена лапароскопия для поиска абсцессов между кишечными петлями. В некоторых ситуациях требуется диагностическая лапаротомия.
Лечение включает антибактериальную терапию, общеукрепляющие средства и внутривенное введение растворов. Если состояние пациента не улучшается в течение 1-2 дней, межкишечный абсцесс подлежит хирургическому вмешательству. Определяется зона проекции гнойника на брюшной стенке, выполняется разрез, удаление гноя и дренирование полости абсцесса. Полость промывают лекарственными растворами несколько раз в день, а через неделю дренаж удаляют.
Абсцесс малого таза
Это патологическое состояние чаще всего развивается после острого аппендицита или гинекологических вмешательств. Он также может осложнить течение болезни Крона, дивертикулита или любой операции на органах брюшной полости. Абсцесс малого таза довольно долго протекает бессимптомно, порой достигая больших размеров.
У мужчин гной скапливается между мочевым пузырем и прямой кишкой, у женщин – между маткой и задним сводом влагалища с одной стороны и прямой кишкой – с другой. Один из видов абсцесса малого таза – тубоовариальный. Он развивается у женщин репродуктивного возраста и может осложнить течение воспалительных заболеваний половых органов (яичники, маточные трубы).
Предрасполагающие факторы – сахарный диабет, беременность, болезнь Крона и иммунодефицит.
Вероятные признаки абсцесса малого таза:
- общая интоксикация: лихорадка, тошнота, рвота, отсутствие аппетита;
- локальные симптомы: боль в нижней части живота, понос, болезненные позывы на дефекацию, выделение слизи из прямой кишки, частое мочеиспускание, выделения из влагалища;
- болезненность и выбухание передней стенки прямой кишки при ректальном или вагинальном исследовании;
- иногда – признаки частичной непроходимости тонкой кишки (боли в животе, вздутие, расстройства стула).
Дополнительные исследования включают общий анализ крови (определяются неспецифические признаки воспаления), УЗИ, компьютерную томографию органов малого таза.
Необходима госпитализация больного. После уточнения локализации гнойного очага его пунктируют с помощью особой иглы через стенку влагалища или прямой кишки, под контролем УЗИ или КТ. В некоторых случаях требуется пункция абсцесса в области над лобком. Иногда возникает необходимость в операции – лапароскопии или лапаротомии. Одновременно назначаются антибиотики.
После ликвидации абсцесса устраняют его причину, например, аппендицит или воспаление придатка.
Периаппендикулярный абсцесс
Это осложнение аппендикулярного инфильтрата возникает через несколько дней после острого аппендицита. Инфильтрат включает купол слепой кишки, аппендикс, петли кишечника и сальник. При нагноении формируется периаппендикулярный абсцесс.
Появление гнойника ухудшает состояние пациента: наблюдаются высокая температура и озноб, усиливаются боли в правой подвздошной области. При пальпации определяется болезненное образование, которое увеличивается и размягчается. Также появляются положительные симптомы раздражения брюшины.
В анализе крови фиксируются признаки воспаления. Для диагностики применяются компьютерная или магнитно-резонансная томография.
Лечение периаппендикулярного абсцесса должно быть хирургическим. В противном случае гной может прорваться в кишечник или брюшную полость. В первом случае состояние пациента улучшится, боль уменьшится, появится понос с гноем и неприятным запахом.
Если гнойник прорвется в брюшную полость, микроорганизмы попадут в кровь и могут вызвать множественные абсцессы в печени, легких и других органах, что приведет к перитониту и угрожает жизни.
Доступ к абсцессу осуществляется внебрюшинно. Полость абсцесса вскрывают и дренируют, назначают антибиотики. После нормализации температуры дренаж удаляют.
Через два месяца пациент проходит повторное обследование. Если аппендикс не расплавился, выполняется плановая аппендэктомия.
Восстановление после операции
Длительность нетрудоспособности зависит от типа операции (чрескожное дренирование абсцесса или лапаротомия). У пожилых людей время восстановления дольше. Также на продолжительность нетрудоспособности влияет микрофлора, вызвавшая нагноение. При ее лекарственной устойчивости период лечения и реабилитации удлиняется.
После операции пациент еще в течение нескольких недель получает лекарственную терапию, в частности, антибиотики. Ему не рекомендуется поднимать тяжелые предметы и ходить на длинные дистанции. В течение периода реабилитации работоспособность больного ограничена, но в дальнейшем он может вернуться к нормальной жизни.
Рекомендуется частое питание небольшими порциями. В первые дни больному дают бульоны, жидкие каши, морсы, затем постепенно переходят на протертые, паровые и запеченные блюда. Пища должна быть богата белками и витаминами для скорейшего восстановления защитных сил организма.
К какому врачу обратиться
При подозрении на абсцесс в брюшной полости следует немедленно обратиться к хирургу, желательно тому, кто ранее проводил операции на этих органах. В диагностике полезно участие врача-радиолога для анализа результатов КТ или МРТ.
Профилактика абсцессов брюшной полости
Профилактика абсцессов брюшной полости является важным аспектом в снижении заболеваемости и улучшении качества жизни пациентов. Поскольку абсцессы могут возникать в результате различных заболеваний и состояний, ключевым моментом в их профилактике является комплексный подход, включающий как медицинские, так и немедицинские меры.
1. Своевременная диагностика и лечение заболеваний
Одним из основных методов профилактики абсцессов является раннее выявление и адекватное лечение заболеваний, которые могут привести к их образованию. Это включает в себя:
- Лечение инфекций, таких как аппендицит, холецистит и панкреатит, которые могут стать источником абсцессов.
- Контроль хронических заболеваний, таких как диабет, которые могут ослабить иммунную систему и увеличить риск инфекций.
- Регулярные медицинские осмотры для выявления потенциальных проблем на ранних стадиях.
2. Соблюдение правил асептики и антисептики
При проведении хирургических вмешательств и инвазивных процедур крайне важно соблюдать строгие правила асептики и антисептики. Это поможет минимизировать риск инфицирования и, как следствие, образования абсцессов. Важно:
- Использовать стерильные инструменты и материалы.
- Обрабатывать операционное поле антисептическими растворами.
- Обеспечивать надлежащую послеоперационную обработку раны.
3. Поддержание здорового образа жизни
Здоровый образ жизни также играет важную роль в профилактике абсцессов. Это включает в себя:
- Сбалансированное питание, богатое витаминами и минералами, что способствует укреплению иммунной системы.
- Регулярные физические нагрузки, которые помогают поддерживать общее здоровье и нормализовать обмен веществ.
- Отказ от вредных привычек, таких как курение и чрезмерное употребление алкоголя, которые могут ослабить иммунный ответ организма.
4. Образование и информирование пациентов
Образование пациентов о признаках и симптомах заболеваний, которые могут привести к образованию абсцессов, также является важным аспектом профилактики. Пациенты должны быть осведомлены о:
- Симптомах, таких как боль в животе, лихорадка и изменения в пищеварении, которые могут указывать на наличие инфекции.
- Необходимости немедленного обращения за медицинской помощью при появлении этих симптомов.
5. Профилактика послеоперационных осложнений
После хирургических вмешательств важно следить за состоянием пациента и предотвращать возможные осложнения, которые могут привести к образованию абсцессов. Это включает в себя:
- Регулярный мониторинг состояния раны и выявление признаков инфекции.
- Своевременное назначение антибиотиков при наличии показаний.
- Обучение пациентов правилам ухода за послеоперационными ранами.
Таким образом, профилактика абсцессов брюшной полости требует комплексного подхода, включающего медицинские, хирургические и образовательные меры. Соблюдение этих рекомендаций может значительно снизить риск возникновения абсцессов и улучшить общее состояние здоровья пациентов.
Вопрос-ответ
Какие бывают виды абсцесса?
Существует несколько видов абсцесса, включая кожный абсцесс, который возникает под кожей, зубной абсцесс, связанный с инфекцией зуба, и внутренний абсцесс, который может образовываться в органах, таких как печень или легкие. Также выделяют перитонитный абсцесс, образующийся в брюшной полости, и абсцессы, возникающие в результате инфекций, таких как фурункулы и карбункулы. Каждый из этих видов требует специфического подхода к диагностике и лечению.
Как инфекция может попасть в брюшную полость?
Инфекция в брюшную полость попадает чаще всего из органов желудочно-кишечного тракта при нарушении их целостности (перфорации). У женщин она также может быть вызвана инфекцией маточных труб и других воспалительных заболеваний репродуктивной системы.
Советы
СОВЕТ №1
Регулярно проходите медицинские осмотры, особенно если у вас есть предрасположенность к заболеваниям, которые могут привести к образованию абсцессов. Это поможет выявить проблемы на ранней стадии и предотвратить их развитие.
СОВЕТ №2
Обратите внимание на симптомы, такие как боль в животе, лихорадка или изменения в пищеварении. Если вы заметили их, не откладывайте визит к врачу, так как ранняя диагностика абсцесса может значительно улучшить прогноз.
СОВЕТ №3
Следите за своим питанием и образом жизни. Здоровая диета и регулярные физические нагрузки могут укрепить иммунную систему и снизить риск инфекций, которые могут привести к образованию абсцессов.
СОВЕТ №4
Если вам уже ставили диагноз абсцесса, строго следуйте рекомендациям врача по лечению и реабилитации. Это может включать прием антибиотиков и, в некоторых случаях, хирургическое вмешательство для удаления абсцесса.